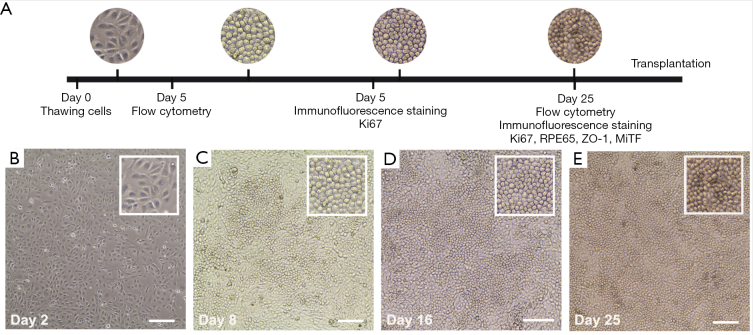
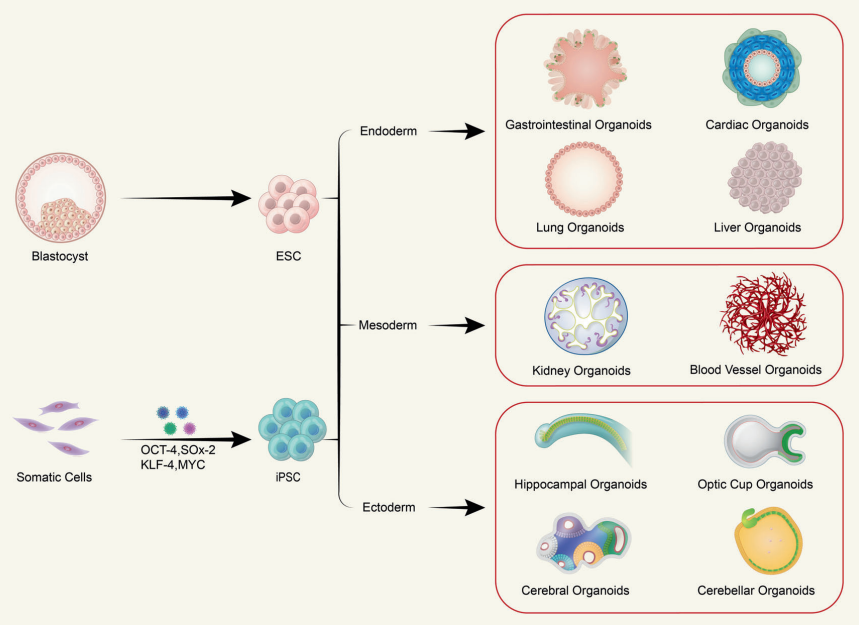
从iPSCs到类器官 类器官(Organoids)作为干细胞研究领域最重要的成果之一,在基础医学研究、转化医学及药物研发领域展现出巨大的应用潜力,特别是在精准医疗以及药物安全性和有效性评价等方向凭借其先天优势引起了极大的市场关注,成为各大药物研发机构、CRO公司争相布局的战略点。 随着FDA批准了全球首个完全基于“类器官芯片”研究获得临床前数据的新药(NCT04658472)进入临床试验这一里程碑事件的发生,类器官及类器官芯片(Organoids-on-Chips,OoCs)更是有望成为突破临床前药物开发限制的革新技术,而掌握这种技术革新的药物公司,如赛诺菲和Hesperos器官芯片公司,在一定程度上将会改变药物研发的现有周期和技术规则。 类器官技术由来已久。早在2009年,Hans Clevers实验室就使用单个鼠Lgr5+肠干细胞在体外自组织成为具有肠隐窝-绒毛结构的肠类器官,这一技术当时并未引起广泛的关注和讨论。直到应用诱导多能干细胞(induced Pluripotent Stems Cells, iPSCs)在体外成功构建出多个特定疾病的模型后,类器官技术又重新引起生物医药领域的研究热潮。 现有类器官主要分为两类:组织来源类器官和多能干细胞来源类器官。 组织来源的类器官最为大众熟知的是病人来源的类器官(Patient-Derived Organoids, PDOs),由于该方法现主要被用于肿瘤疾病模型构建,因此常被称为肿瘤类器官。 因肿瘤类器官是直接从患者体内获取肿瘤组织后,选择合适的细胞外基质后培育而成,所以可以很好地保留个体之间的肿瘤异质性,目前已有包括结直肠癌、胰腺导管腺癌、乳腺癌、前列腺癌、肝癌等在内的多个组织肿瘤类器官库。 借助于肿瘤类器官库的构建,使之成为开放平台性质的肿瘤研究资源,从而用于检测抗肿瘤药物的作用效果及对正常组织的毒副作用,是现有肿瘤类器官的主要研究模式。 不难看出,肿瘤类器官更多地将是在临床个体化治疗方向发挥其独特的作用。 肿瘤类器官在临床前研究和临床实验中的应用[1] 多能干细胞来源的类器官主要由成体干细胞(Adult Stem Cells, AdSCs)、胚胎干细胞(Embryonic Stem Cell,ESCs)和iPSCs构成。 AdSCs构建类器官简便快捷且培养体系相对简单,但缺点是分化能力有限,且AdSCs类器官一般仅含有器官的上皮部分,缺乏基质、神经和血管系统,无法满足大部分研究需求;ESCs构建的类器官是经过定向分化所产生,可更为完整地在体外模拟器官的生理功能,但缺点是存在明显的伦理和法律问题,iPSCs可很好地解决上述问题。iPSCs可从皮肤、血液及尿液样本中得到的成纤维、PBMC等细胞经重编程技术获得,并可在体外定向分化为功能细胞后组装为类器官。 因此,iPSCs极大地促进了类器官技术的发展,也促使基因编辑技术可更全面地用于类器官研究,方便研究人员在体外构建带有特定突变位点的疾病模型。 ➡ 多能干细胞来源的多种功能细胞, 可在体外构建成不同的类器官[2]

为什么类器官技术 将在药物研发过程中拥有一席之地? | 类器官技术的研究背景 全球现有超过7000余种的罕见病仍没有明确的治疗方法,这其中只有约400种正在进行临床疗效研究,覆盖率不足10%。罕见病的治疗方法研究受限最主要原因就是缺乏可靠的体外疾病研究模型,对于肿瘤、心血管疾病因其发病机制和疾病表型的特殊性,仍面临着大量体外模型的缺失问题。 尽管动物模型在过去的百余年里已成功应用于生物医学领域,为识别潜在的药物靶点、研究信号通路的传导以及阐明疾病的潜在病理机制提供了不可替代的背景数据,但其不足也十分明显:比如人类和动物之间存在的物种差异;动物试验的研发周期普遍冗长且成本高昂,面临着日趋严重的伦理问题;以及一部分新药虽在动物试验中被证明了安全有效,却在临床试验中以失败告终。 同时,传统的动物模型或二维细胞模型,越来越无法满足细胞治疗、基因治疗等创新药物的研发需求。 因此,如果说有一项技术可以有效缩短药物研发周期、降低药物研发成本并同时带来更为可靠的非临床试验数据,那么类器官技术极有可能将是其中之一。早在2013年,类器官就被Science评为年度十大技术,2018年初被Nature Method评为2017年度最佳研究方法。近年来,类器官更是各顶级研究期刊上的常客,在PubMed上搜索类器官相关词条,大约有2万余条文献数据,且在2018年左右就呈现逐年递增的井喷式增长,可见其研究热度。中国发表的类器官相关文献数量在2020年位列全球第二,仅次于美国。足以见得中国类器官技术的科研积累,将在不远的将来加速类器官产业化的整体进程。 PubMed上类器官相关文献发表情况 | 从类器官到OoCs 从类器官技术诞生至今,三维类器官培养技术已经在体外成功培养出了如肾、肝、肺、肠、脑、心脏、前列腺、胰腺、视网膜等具有大部分关键生理结构和功能的类组织器官。同时,基于微流控技术的器官芯片(Organ-on-a-Chip)也在建模的可控性和标准化上显现出其独有的优势,即可实现更为复杂的器官模型构建。 在以上技术背景下,OoCs技术应运而生,它整合了类器官和器官芯片两种技术的优势,在芯片上即可构建出相对完整的生理微系统,在体外成功再现相互关联的器官功能,从而更为全面的预测药物或化合物对人体所产生的作用。 Hesperos公司推出的Human-On-A-Chip类器官芯片培养系统 最近发表在Life Medicine上的综述文章系统全面描述了如何将器官芯片技术与类器官结合,实现类器官工程的策略和方法,阐明了OoCs不仅可以为深入理解器官生理和病理特征提供独特的见解,还可通过整合多功能分析方法,助力于多尺度动态监测培养环境和复杂生物学过程以实现高通量药物筛选,为组织器官修复、疾病治疗和再生医学的发展提供有力的技术支持和保障。 OoCs的代表类型和功能[3] 至此,不难理解为何NIH、FDA等早在2011年就牵头推出“MPS(微生理系统)计划”、欧盟资助的研发联盟imSAVAR的目标之一就是与大型药企合作开发器官芯片模型。从技术背景来看,研究者们普遍认为类器官及OoCs这一新兴技术拥有巨大应用潜力,将助力新药的靶点研究、为体外疾病模型构建提供新的视角,同时为预测新药的有效性和安全性、探索物种的差异性和意外的临床表现提供新思路。 | 类器官相关政策 从2021年开始,中国也正式从科研和监管两个层面同时推进器官芯片技术的发展。 2021年11月,CDE在《基因治疗产品非临床研究与评价技术指导原则(试行)》中首次推荐将类器官列入基因治疗产品的非临床药理学研究, “如果没有合适的动物模型满足试验需要,应当依据科学原理开发相应的动物模型或使用更完善的体外试验系统、替代性模型(例如类器官)开展试验”。 2022年7月,由中国抗癌协会肿瘤标志专业委员会等机构联合发布的《类器官药物敏感性检测指导肿瘤精准治疗临床应用专家共识(2022年版)》及由中国抗癌协会肿瘤多学科诊疗专业委员会、中国抗癌协会肿瘤内分泌专业委员会联合正式发布的《肿瘤类器官诊治平台的质量控制标准中国专家共识(2022年版)》标志着肿瘤类器官技术在指导患者临床治疗的需求日趋增长。 CDE官网发布的《基因治疗产品非临床研究与评价技术指导原则(试行)》 2022年6月,美国众议院通过的《H.R.7667 - Food and Drug Amendments of 2022》法案中对“非临床实验”明确了定义:药物临床试验阶段之前或期间进行的体外实验或非人类体内实验,也首次将器官芯片和微生理系统(Organ chips and microphysiological systems)作为独立的药物非临床实验评估体系纳入法案,器官芯片和细胞模型、计算机建模以及动物模型等视为同等重要的研究手段,这一方案的通过,更是确定了类器官及器官芯片在未来药物研发中的关键作用。 在过去十年里对于类器官技术的研究大部分集中在实验室条件下,甚少有应用在临床药物研发中,其中的原因除去技术壁垒和多学科交叉外,最大的限制条件就是缺乏监管和法规层面的认可;如今这些法规的陆续出台,无疑是从监管层面确定了类器官及类器官芯片在药物研发中的特殊位置。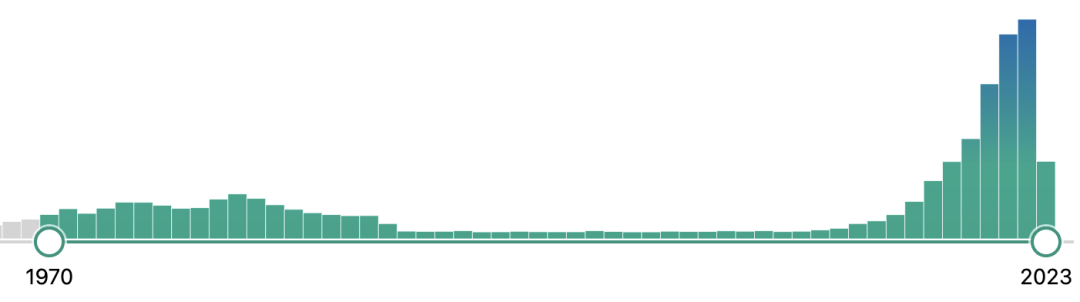

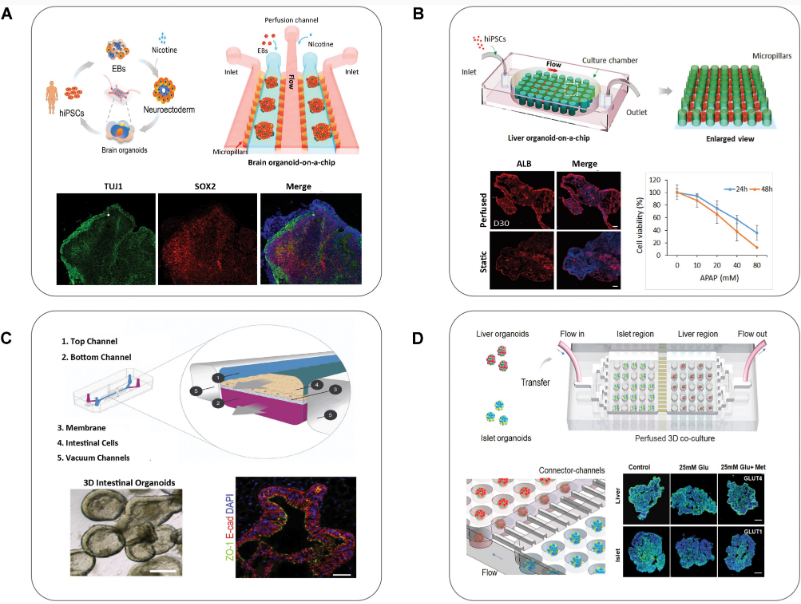

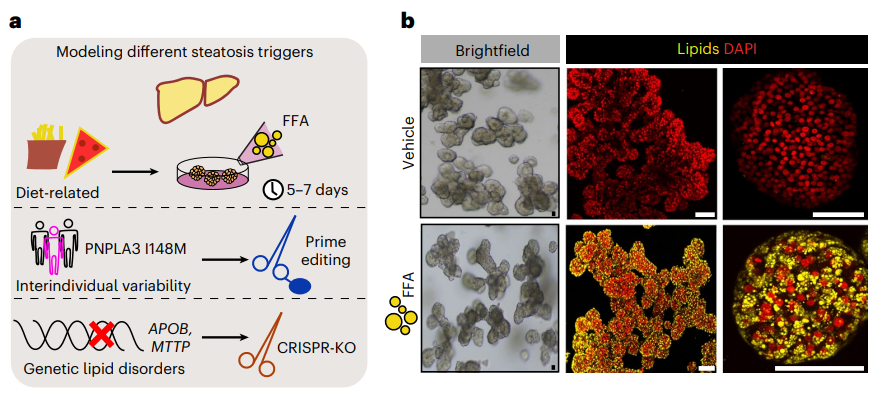
现有类器官研究进展 从类器官诞生至今,3D类器官培养技术已经在体外成功培养出了如肾、肝、肺、肠、脑、心脏、前列腺、胰腺、视网膜等具有大部分关键生理结构和功能的类组织器官,并已有部分应用于药物筛选、个性化精准医疗、再生医学等方向的研究,以下则主要从三个方向的类器官研究进展进行详细展开。 01 心脏类器官 据《中国心血管健康与疾病报告2021》显示,我国心血管疾病的发病率与致死率仍高居榜首,每5例死亡中就有2例死于心血管疾病,推算心血管疾病患者人数在3.3亿左右。相比居高不下的患病率,心血管药物的开发却正在逐年减少,其中很大的一个原因就是难以在药物研发的初期就准确评估药物可能产生的作用,这不仅仅是因为心脏大小、心率和离子通道表达在人类和动物模型之间存在显著差异,还因为导致人类罹患心血管疾病或使其易于罹患心血管疾病的变异体和突变对转基因小鼠产生的影响不一致。 iPSCs分化的心肌细胞所构建的心脏类器官,可以很好地解决上述问题。 2021年发表在Cell Stem Cell上的研究就提出由iPSCs培育出的心脏类器官与胎儿心脏高度相似,因这种心脏类器官含有肠细胞,可很好地促进心脏类器官的成熟化,此种组织结构的类器官能在体外培养皿中存活超过1年,可作为长期实验室研究的稳定体系[4]。 基于多电极微阵列系统(MEA)技术,研究者们进行了一项国际化研究,使用28种随机化合物,在多个实验室评估化合物对iPSCs分化的心肌细胞的作用,以上实验得出的数据,支持CiPA(体外致心律失常测定)比目前的S7B/E14指南更准确地预测心律失常风险。同时,也有研究者在Cell Stem Cell发表文章,阐述他们基于96孔板,培养心脏心肌类器官,进而进行化合物筛选的新流程,即基于心脏类器官,可以同时筛选上千种化合物。 因此,使用不同类型的心脏类器官对药物进行高通量筛选,可极大的缩短特定心血管疾病治疗药物的研发周期,同时可提供更为贴近患者的用药状态的非临床数据。 多种心脏类器官的形态和组成方式[5] 02 视网膜器官 视网膜是眼睛高度复杂的层压结构,其最重要的功能是将光能转化为视觉感知。在眼睛发育过程中,从神经外胚层发育而来的视沟深入并形成称为视囊泡的腔室。后者向内移动,形成双层杯形结构,称为光学杯。视杯由外视网膜色素上皮和内神经视网膜组成。 经过十几年的研究探索,科学家们成功地开发出了在结构和功能上都与真正的视网膜非常相似的视网膜类器官。研究者通过使用特定的神经化因子直接分化多能干细胞,让视网膜层压结构重新聚集,使视网膜类器官显示出对光刺激的生理反应。 最近的一项研究建立了一个从人类来源的iPSCs获得含视囊泡的脑类器官(OVB类器官)的方案。OVB类器官由许多不同的发育中的视囊泡细胞类型组成,包括视网膜祖细胞、视网膜色素上皮细胞、晶状体样细胞和原始角膜上皮细胞。研究者发现OVB类器官的光敏活性可以由各种光强度触发。 而国内科学家于2021年发表的研究结果表明,已可以将GMP级人类iPSCs来源的视网膜色素上皮细胞移植到啮齿动物模型中[6]。这不仅为治疗年龄相关性黄斑变性(AMD)或筛选对AMD有治疗效果的药物提供了扎实的实验室研究基础,也为视网膜类器官的产业化提供了技术背景。 视网膜细胞的培养过程 03 肝脏类器官 肝脏是仅在脊椎动物中发现的主要器官,其主要功能细胞类型是内胚层来源的肝细胞和胆管细胞。在2011年,Hans Clevers就在一定程度上建立了具有肝胆器官发生的自组装人肝类器官模型,并进一步发现Lgr5+成肝细胞可以分化成胚胎肝类器官,从而产生肝细胞和胆管细胞后代。最近,研究者建立了一种在体外生成含有功能性胆汁小管系统的肝类器官的方法,并模拟曲格列酮诱导的胆汁淤积。 人源iPSCs-HLC模型已被用于模拟α1-抗胰蛋白酶缺乏症中ER的破坏和尿素循环缺陷,使用CRISPR/Cas9 技术纠正患者特异性细胞以消除疾病特征。这些生物工程模型的成功,以及iPSCs-HLC的功能活性通过球状肝脏类器官和肝脏器官芯片技术的发展,使得肝脏类器官在转化研究和药物研发中的应用更为多样化。 由Hans Clevers实验室发表在Nature Biotechnologyy的研究显示其在体外成功建立了基于CRISPR/Cas9基因编辑技术的非酒精性脂肪肝病模型(NAFLD)平台- FatTracer,以及使用APOB−/−和MTTP−/−类器官的推测靶点,这一类器官模型将有助于研究脂肪变性的病因和筛选有效治疗药物靶点。 基于CRISPR/Cas9基因编辑技术的非酒精性脂肪肝病模型(NAFLD)[7] 专病领域的药物研发所面临的机遇和挑战 | 类器官的市场机遇 类器官在商业市场的应用主要是创新药物的研发及拓展适应症等方向,CRO公司与类器官技术有天然的技术连接,即作为向制药企业提供新药的临床或临床前研究等服务的专业机构,借力类器官来构建一体化服务平台是十分必要的布局点。 类器官及类器官主要的商业模式,除却由高校顶尖的研发人员成立技术公司外,越来越多的药企通过购买类器官产品或者投资等形式直接进入类器官芯片赛道,比如2022年3月,赛诺菲与Prellis达成合作,利用其平台在体外重建免疫反应以提供具有显着遗传多样性的抗体。 此外,由艾伯维、默克、诺华等20余家TOP药企共同成立非营利组织IQ联盟(Innovationand Quality Consortium),致力于推动类器官芯片的标准化应用,以加速药物研发进程。目前已针对肝脏、肾脏、肺等模型发表一系列行业标准。 从2019年开始,国内的资本市场,也开始关注类器官这个赛道:创芯国际完成近亿元A轮融资;大橡科技完成数千万元的A轮融资;恒瑞医药的转化医学部门,建立了体外类器官培养(Organoid Culture)部门,可以在模拟的人体器官及肿瘤微环境中进行药物研究;2020年,默克中国创新中心开始探索创新“类器官”平台。 类器官技术能够在一定程度帮助药企做风险管理,达到降本增效、提高药物研发成功率的目的,但基于类器官整个行业都处于较早期阶段,国内仍没有形成集中化的产业群,因此,拥有核心技术和完整产业链、并尽早在该行业布局的企业将具有一定的先发优势,并在将来建立相关行业标准时,可掌握主导优势和话语权。 | 类器官所面临的挑战 但,类器官这一新兴技术,仍存在着多方面的不足。 从类器官技术层面来讲,首先,部分体外培养的类器官缺乏血管化和免疫系统,随着类器官体积的增长,类器官受限于氧气的缺失以及代谢废物的增加,可能导致组织坏死;血管化以外的难点还包括模拟肿瘤和免疫环境的相互作用关系,虽有研究显示,可通过与免疫细胞共培养以解决这一技术瓶颈,但这种方式是否适合用于类器官批量化生产仍然未知[8];其次,由于行业标准的欠缺及空白,现阶段类器官的重复性和一致性问题也亟待解决。此外,传统制备法不能很好地复制器官发展过程中复杂且动态的微环境,而这种微环境恰恰是器官形成的必要因素。 从药物研发角度来讲,类器官或类器官芯片更像是患者的替身,可以作为药物研发的“Phase 0”—准临床试验,可提高药物临床的试验成功率,研究者近期发表在Science上的文章通过在71位转移性胃肠道癌提取了110份组织构建了肿瘤类器官,测试了55种抗癌药物,结果显示,肿瘤类器官药筛达到了93%的特异性[9]。以上研究结果更多的体现在肿瘤药物的研发中,是否可以推行到更为多样化的新药研发全生命周期中仍是未知。 从临床应用角度来讲,肿瘤类器官很难完美模拟出原肿瘤的全部功能。肿瘤组织在人体中以高度异质性的复杂结构存在,现阶段的类器官仍无法在体外完全体现出不同类型肿瘤的异质性;通过多能干细胞构建的多种类器官组织,虽可以在体外展现出大部分器官的生理功能,但仍需要使用外源性的人工细胞外基质(extracellular matrix,ECM),批次间的变化以及ECM中机械性能的局部变化会将差异引入类器官培养物,导致类器官的变异性,极大地限制了临床使用和类器官人体移植。 | 专病领域的类器官,我们能做些什么? 那么,现阶段面对类器官及OoCs,是不是一定要等到其技术完全成熟后,我们才能将其应用到药物研发或个体化医疗中? 答案并不尽然。 从创新药物的研究角度来看,并不应将类器官或者OoCs技术理解为对实验动物的单一“替代”, 对于如眼科、心脏及肝脏等专病领域,多模型整合才是现阶段可能帮助转化医学研究突破“死亡谷”的最佳解决方案,基于原位组织和动物模型的研究仍是生物医学及药物研发领域的黄金标准,类器官及OoCs技术更应与这种标准相互结合,发挥其独特的优势,助力创新药物的研发。 近期发布的各项研究均表明,基于类器官或OoCs技术,结合多种模型的研究颇有成效:Cell Stem Cell上的文章指出自组织心脏类器官可做为揭示人类心脏发育、研究心血管疾病、测试药物和移植的强大工具[10];从iPSCs生成的三维泪腺类器官可为眼科类器官模型提供更为仿真的生理结构,从而有助于特定疾病的研究和治疗药物的筛选[11]。 因此,结合现有的动物试验基础和丰富的非临床背景数据库,针对创新药物的研发,类器官或OoCs在现阶段可以逐步应用于以下几个方向: 1. 基于微流控芯片技术的心脏/肝脏类器官的药物筛选或药效检测:微流控芯片上的类器官比传统的动物试验更具成本效益,同时相较传统类器官培养检测而言,可用更小的组织量测更多的指标;能够控制细胞和特定组织结构,好模拟体内环境和反应;可内嵌组织功能传感器,便于监测健康状态与动态。 2. AI计算结合高通量化合物筛选,赋能类器官或类器官芯片的各个环节:未来将AI、自动化技术结合微流控芯片形成软硬件集成的智能解决方案将为高通量药物筛选、非临床试验的背景数据库检索分析及特定治疗药物的早期预测等提供更为扎实可信的技术基础。 3. 专病领域生物样本库(Biobank)的构建:Biobank的建立使生物学相关的药物筛选成为可能,利于将科研成果转化为实际的市场应用。通过构建如眼科、肝脏疾病的特定Biobank,将使特定药物的高通量体外筛选(如mRNA、细胞治疗及免疫治疗类药物)成为可能,也可通过构建特定疾病的Biobank,使靶向性药物筛选的阳性率显著提升,从而极大程度的节约药物研发成本、缩短药物研发周期。 对于药企和CRO公司来讲,通过现有的成熟动物模型(如大、小鼠及非人灵长类等),与类器官及OoCs技术的先天优势相结合,和现有的实验动物数据相互补充结合,实现高质量、高通量的药物筛选、药物药理及毒理检测,使药物非临床试验数据,在最大程度上体现临床研究价值,是现阶段类器官及OoCs可在专病领域最有可能实现的转化医学价值。 参考资料: